町田市民病院 HOME > ドクターが教える!病気あれこれ > 食道がん
食道がん
概要
食道は食べ物の通り道であり、口・喉と胃をつなぐ25cm程の細長い管状の臓器です。場所としては胸の中心部、背中側にあり、大動脈、心臓や肺などの重要な臓器に囲まれています。
食道がんの特徴としては、男女比が6:1と男性に多く、60代、70代に好発します。危険因子としては、喫煙や過度の飲酒が挙げられ、両者を併用すると、その危険性は更にあがると言われています。また早い段階からリンパ節にがん細胞が移動し、増殖する(リンパ節転移)可能性があるため、上記に当てはまる方や、下記の症状がある方は、医療機関を受診し、検査することをお薦めします。
症状
がんが小さな段階では、症状はほとんどありませんが、物を飲み込んだ際に、違和感やチクチクとした痛みを感じたり、熱いものや、辛いものなどの刺激物を摂った際にしみたりする事があります。
がんが食道の内側に大きくなると、通り道が狭くなるため、食べ物がつかえるようになります。更に進行し、食道が塞がると水や唾液をもどすようになります。外側に大きくなると、周囲の重要な臓器に影響を及ぼし、胸や背中の痛み、血が混じった痰を認めるようになります。また特徴的な症状として、声帯の神経に影響を及ぼすと、声がかすれるようになります。
検査方法
- 上部消化管内視鏡検査
- 上部消化管造影検査
- CT検査
- 骨シンチグラフィー
- 腹部及び頚部超音波検査
治療方法
食道がんに対しては下記の治療法があり、段階に応じて、単独もしくは複数の治療を組み合わせて行います。それぞれの治療には合併症、副作用を伴う場合があります。
食道がんの治療は、それまでの生活様式を一変させる可能性があり、 同じ進み度合(ステージ)でも治療法が多岐に渡り、それぞれの治療法に長所、短所があります。故にがんの状態だけではなく、治療する病院や、患者ご本人の全身状態、生活背景、考え方によって、主治医と話し合い治療方法を決定していく必要があると考えます。
内視鏡治療
浅い層(粘膜上皮内、粘膜固有層)(図1))に留まり、転移がないと考えられる食道がんに対して、当院では消化器内科の医師を中心として、内視鏡治療を行っています。その他の治療に比べると身体への負担が少ない治療です。
放射線療法
進行もしくは再発した食道がんに対して行われる治療法です。がん細胞へ直接、放射線を照射し、がん細胞を壊します。一回の治療は数分で終わりますが、週5日、5~7週間連続で行います。
化学療法
進行もしくは再発した食道がんや、手術療法の前後に補助療法として行われる治療法です。がん細胞のDNAを標的として、がん細胞を壊し、増殖を抑える薬剤(抗がん剤)を投与します。
手術療法
食道がんが発生した部位によりますが、一般的な術式として食道亜全摘術が挙げられます。頸部・胸部・腹部から食道へアプローチし食道を摘出します。従来から開胸・開腹で行っていましたが、2013年3月から当院でも胸腔鏡・腹腔鏡手術を導入しました。手術時間は8−10時間ほど要しますが、侵襲(ダメージ)を軽減する事が可能となってきています。手術後の回復が順調であれば、術後約20日間で退院されています。
緩和療法
患者及びそのご家族に対し、がんや、がん治療に伴う、身体的症状(痛み、吐き気、食欲低下、だるさ)、精神的症状(不安、気落ち)を取り除く治療法です。がん治療の初期段階から他治療と併用して行っていきます。当院では専門医、専門看護師による外来を開設しています。
参考
図1)食道表在癌の深達度亜分類
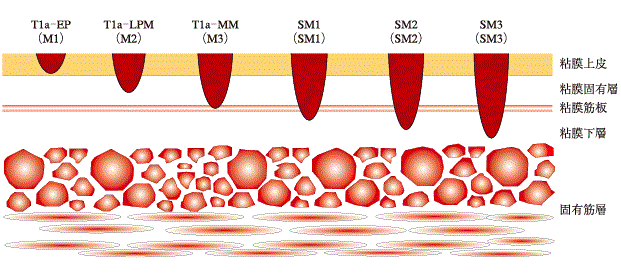
出典:日本癌治療学会「がん診療ガイドライン」より
図2)食道癌治療のアルゴリズム
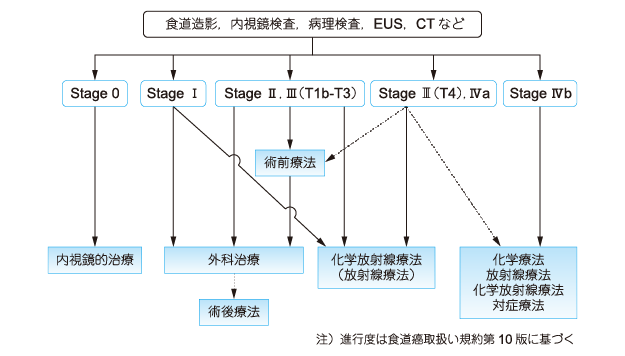
出典:日本癌治療学会「食道がん診療ガイドライン」より













